TIẾN BỘ CỦA ĐIỀU TRỊ MDUT TRÊN THẾ GIỚI/ ĐIỀU GÌ KHIẾN MDUT TRỞ THÀNH MỘT CUỘC CÁCH MẠNG TRONG ĐIỀU TRỊ UNG THƯ TRÊN THẾ GIỚI
I. Miễn dịch là gì?
Tất cả các sinh vật đều có khả năng tự bảo vệ cơ thể bằng cách nhận biết các vật lạ xâm nhập vào cơ thể (gọi là kháng nguyên) và loại bỏ chúng để bảo vệ cơ thể toàn vẹn, nhờ sinh ra các chất để bảo vệ ta gọi là kháng thể. Quá trình sinh kháng thể là đáp ứng miễn dịch và được nhắc đến nhiều nhất là tế bào lympho B và tế bào lympho T.
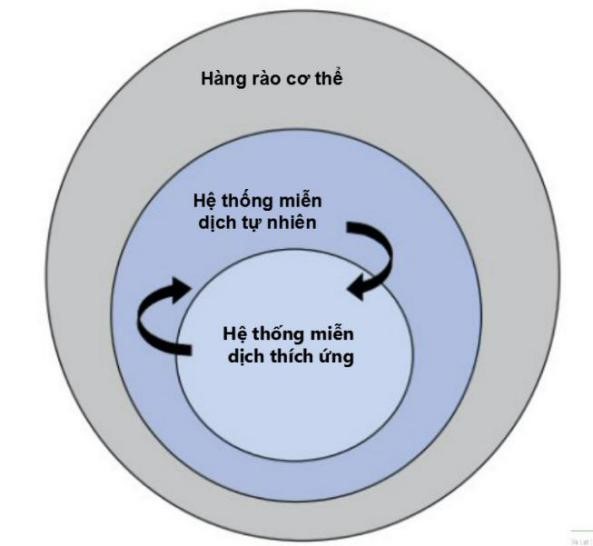
Người ta chia đáp ứng miễn dịch ở người làm 2 loại: miễn dịch tự nhiên và miễn dịch thu được.[1-3].
1. Hệ miễn dịch tự nhiên (bẩm sinh) bao gồm:
- Hàng rào cơ thể: Da, các niêm mạc: đường hô hấp, tiêu hoá, acid dạ dày, vi trùng thường trú ở ruột, lông chuyển và chất nhầy, lưu lượng nước tiểu,
- Thứ hai là các tế bào và yếu tố dịch thể của hệ thống miễn dịch tự nhiên, bạch cầu đa nhân trung tính.
Chức năng của chúng: ngăn cản xâm nhập tác nhân gây bệnh.
2. Hệ miễn dịch thu được (mắc phải) gồm tủy xương, tuyến ức, lách, hạch bạch huyết, mô bạch huyết dưới niêm mạc tiêu hóa chứa các tế bào lympho B, lympho T, tế bào tiêu diệt tự nhiên (Natural killer cell, NKC): chống nhiễm trùng (virus, vi trùng, ký sinh trùng, nấm), độc tố, tiêu diệt tế bào bất thường (tế bào ung thư, tế bào ghép) [1-3]
Có nhiều tế bào tham gia các quá trình của hệ miễn dịch: Đại thực bào (Phagocytes); Dưỡng bào (Mast cells); Tế bào đuôi gai (Denritic cells); Tế bào tiêu diệt tự nhiên (Natural Killer cells); Bạch cầu hạt (Granulocytes- gồm có 3 loại là bạch cầu trung tính (Neutrophills), bạch cầu ái toan (Esophills) và bạch cầu ái kiềm (Basophills); Tế bào Gamma – delta T (γδ T cells), tạo thành chuỗi phản ứng phát hiện và tiêu diệt các tế bào lạ xâm nhập cơ thể.
3. Miễn dịch không đặc hiệu: Miễn dịch tự nhiên là dòng đáp ứng miễn dịch đầu tiên của cơ thể. Nó được xác định liên quan về mặt di truyền và do đó, mang tính bẩm sinh và không đặc hiệu.
4. Miễn dịch đặc hiệu: Miễn dịch thu được là miễn dịch đặc hiệu và đại diện cho dòng thứ hai đáp ứng miễn dịch của cơ thể.
II. Vậy tại sao bệnh tật và ung thư vẫn phát triển
Tế bào lympho T cùng các tế bào miễn dịch khác là các thành phần rào cản bảo vệ của cơ thể. Tế bào lympho T có nhiệm vụ "tìm kiếm" protein trên bề mặt tế bào để phát hiện kẻ lạ. Nếu các protein trên cho thấy tế bào lành và khỏe mạnh, tế bào lympho T chấp nhận không làm gì. Ngược lại, nếu các protein đó là tế bào bất thường, tế bào T lập tức phát tín hiệu các tế bào liên quan tiêu diệt kẻ lạ, bên cạnh đó hệ miễn dịch sẽ tăng cường một loại phân tử gọi là chốt kiểm soát miễn dịch nhằm tiêu diệt các tế bào lạ và ngăn tế bào miễn dịch tấn công tế bào bình thường trong cơ thể.
Tuy nhiên, tế bào ung thư rất tinh ranh, chúng tìm mọi cách để thoát khỏi hệ miễn dịch. Bằng cách tạo tín hiệu đến các chốt kiểm miễn dịch như CTLA-4 và PD-1, để khóa chốt kiểm soát này, tế bào ung thư đã giả danh tế bào lành, khiến tế bào T không thể kích hoạt tấn công. Chốt kiểm soát miễn dịch vô tình trở thành cái phanh, kìm hãm hoạt động của tế bào T, làm khả năng tiêu diệt tế bào ung thư suy tàn.
Như vậy không phải lúc nào hệ miễn dịch cũng chiến thắng được các tác nhân gây bệnh. Có 3 hình thái đối đầu xảy ra giống như cái bàn cân (hình 2):
- Tiêu diệt: cơ thể thắng tác nhân gây bệnh, cơ thể khỏe mạnh, bệnh tật và ung thư bị kiểm soát.
- Cân bằng: hệ miễn dịch và các tác nhân gây bệnh bằng nhau, bệnh tật và ung thư ngừng phát triển, tồn tại với cơ thể chúng ta.
- Thoát khỏi: Tác nhân gây bệnh thoát khỏi quản lý của miễn dịch, bệnh tật và ung thư hoành hành phát triển

Khi hệ miễn dịch suy yếu cùng với tác nhân như môi trường, hóa chất, vi khuẩn, vi trùng tác động vào cơ thể sẽ dẫn đến bệnh nhiễm trùng, bệnh ung thư, bệnh dị ứng, bệnh tự miễn (Lupus, tiểu đường, viêm khớp, viêm giáp…).
Muốn hệ miễn dịch làm được nhiệm vụ tiêu diệt tế bào lạ, cần phải chặn "giao tiếp ngầm" giữa tế bào ung thư và chốt kiểm soát. Hai nhà khoa học học James P. Allison và Tasuku Honjo (hình 3) đã nghiên cứu điều này, những khám phá của họ đã mở liệu pháp mới trong điều trị ung thư bằng cách ức chế điều hòa âm tính hệ miễn dịch” (còn gọi là các chốt kiểm soát miễn dịch – Immune checkpoints). Sự xuất hiện của các chất ức chế chốt kiểm giúp nhả phanh, tạo điều kiện cho tế bào miễn dịch thực hiện đúng nhiệm vụ. Ngày 1 tháng 10 năm 2018, Giải Nobel Sinh lý Y học được trao cho hai ông vì cống hiến này.

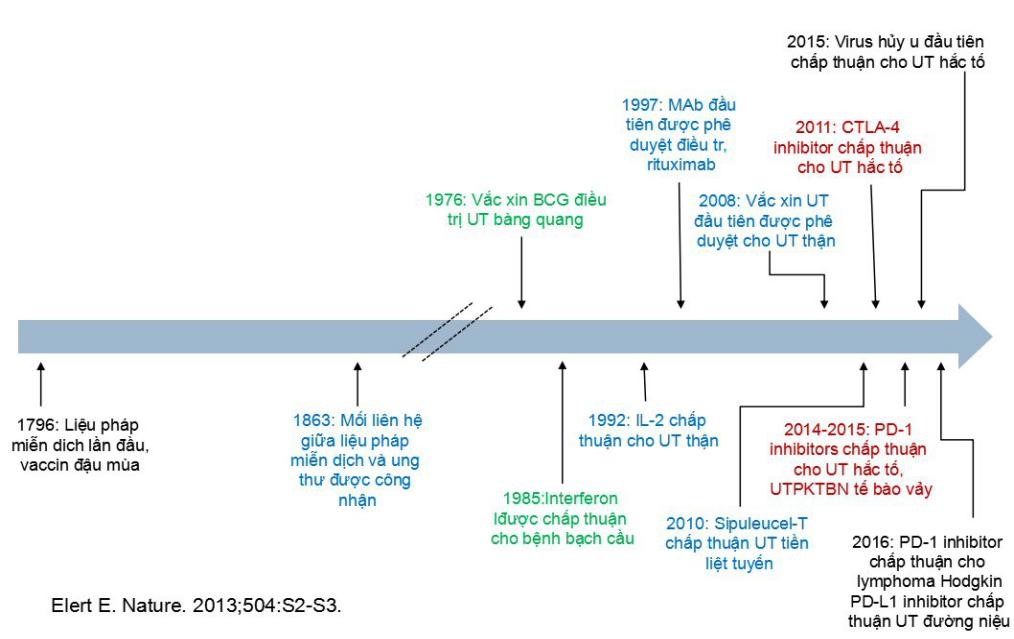
III. Lịch sử phát triển liệu pháp miễn dịch [hình 4]:
Thực ra liệu pháp miễn dịch đã có rất lâu đời, theo y văn đã có những trường hợp thoái lui của nhiều loại u ác tính không phải do việc điều trị. Hiện tượng này có thể được lý giải bằng các cơ chế điều hòa của hệ miễn dịch.
Mặc dù có nhiều tác giả nghiên cứu trước William Coley, nhưng năm 1891 bằng việc gây nhiễm Streptococcus pyogenes, tạo đáp ứng miễn dịch điều trị bướu, ông đã chữa khỏi cho một bệnh nhân nam có khối u ác tính ở cổ không thể phẫu thuật cắt bỏ nên ông được xem là “cha đẻ của liệu pháp miễn dịch”. Vào thời đó chưa có tiến bộ về sinh học phân tử, do sự phát triển mạnh của hóa, xạ trị đã làm lu mờ liệu pháp miễn dịch.
IV. CÁC LIỆU PHÁP MIỄN DỊCH [3]
A. Liệu pháp miễn dịch không đặc hiệu: giúp hệ miễn dịch tiêu diệt tế bào ung thư. Có 3 liệu pháp miễn dịch không đặc hiệu phổ biến:
- Interferons
- Interleukins
- BCG trong ung thư bàng quang
B. Liệu pháp miễn dịch đặc hiệu:
- Monoclonal antibodies (MA) kháng thể đơn dòng: trong liệu pháp ức chế chốt kiểm soát miễn dịch.
- Liệu pháp virus ly giải bướu: dùng virus biến đổi gen để tiêu diệt tế bào ung thư.
- Liệu pháp tế bào T: Tế bào T là những tế bào miễn dịch chống nhiễm trùng.
- Vaccines ung thư.
Hai liệu pháp phát triển mạnh nhất hiện nay là:
- Ức chế chốt kiểm soát miễn dịch
- Liệu pháp tế bào T
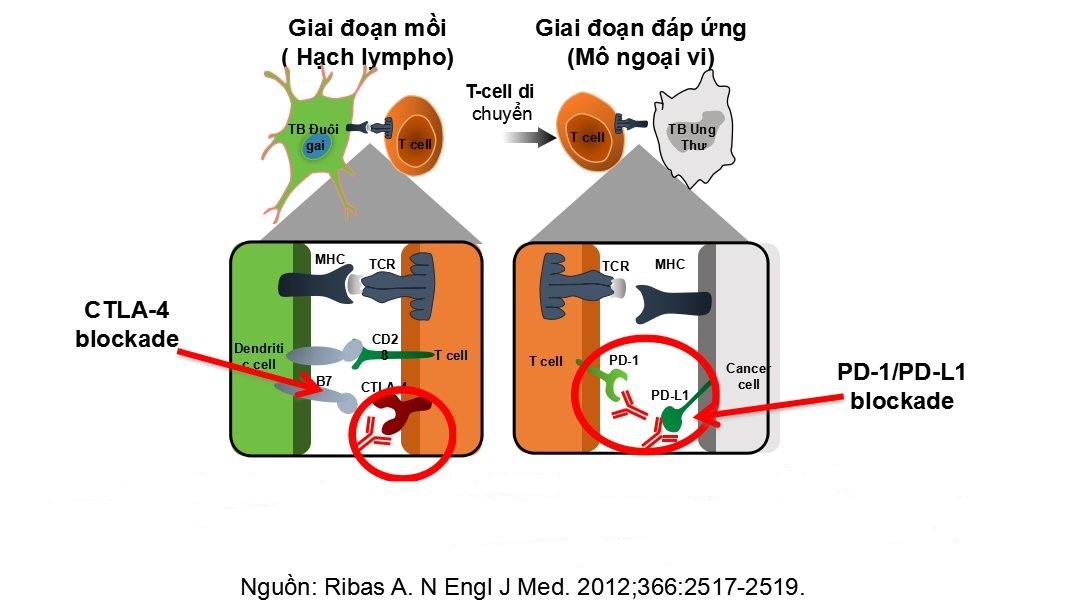
- CHỐT KIỂM SÓAT MIỄN DỊCH (Immune checkpoints) - LIỆU PHÁP ỨC CHẾ ĐIỂM KIỂM SOÁT MIỄN DỊCH: [2-4] (hình 5)
- Chốt kiểm soát miễn dịch: Hai chốt kiểm soát là CTLA- 4 (cytotoxic T lymphocyte antigen-4) và PD – 1 (Programmed death – 1) là 2 thụ thể được nghiên cứu nhiều nhất và chính là công trình được vinh danh Giải Nobel Sinh lý Y học năm 2018.
Như trên (phần II) các tế bào ung thư đã truyền tín hiệu đến các chốt kiểm soát miễn dịch CTLA-4 và PD-1 để đóng giả tế bào lành, khiến tế bào T không thể kích hoạt tiêu diệt tế bào ung thư.
Các chất ức chế chốt kiểm soát ngăn chặn "giao tiếp ngầm" giữa tế bào ung thư và chốt kiểm soát miễn dịch, tạo cho tế bào miễn dịch thực hiện đúng nhiệm vụ.
Một bằng chứng nổi bật của liệu pháp này là vị cựu Tổng thống Hoa Kỳ, Jimmy Carter 91 tuổi, tháng 8/2015 được chẩn đoán ung thư hắc tố giai đoạn IV (di căn gan và não) tiên lượng rất xấu, nhưng nhờ liệu pháp miễn dịch kết hợp, bệnh nhân được sử dụng một chất ức chế chốt kiểm PD-1, bệnh ung thư của Ông đã bị đẩy lùi, kiểm tra lại sau ba tháng (12/2015) kể từ khi bắt đầu điều trị theo liệu pháp miễn dịch, cơ thể ông không còn dấu vết ung thư mặc dù lớn tuổi.
“Liệu pháp ức chế điểm kiểm soát miễn dịch” giải phóng “phanh hãm” của tế bào lympho T, cũng có tác dụng phụ cần theo dõi, thậm chí có thể nguy hiểm đến tính mạng của bệnh nhân. Nguyên nhân là đáp ứng miễn dịch quá mức đã dẫn tới các phản ứng tự miễn, tuy nhiên, chúng ta vẫn có thể kiểm soát được. Hàng loạt các nghiên cứu đã và đang được tiến hành nhằm làm sáng tỏ các cơ chế để cải thiện hiệu quả điều trị và giảm thiểu tối đa tác dụng phụ.
Tùy theo loại ung thư và biểu hiện của xét nghiệm mẫu mô sinh thiết có mức độ biểu hiện PDL-1 mà các thuốc sử dụng như thế nào, dùng miễn dịch đơn thuần hay kết hợp hóa trị.
Các nghiên cứu lâm sàng gần đây cho thấy sự phối hợp nhắm vào hai đích CTLA -4 và PD – 1, có thể cho hiệu quả điều trị còn tốt hơn, như được chứng minh ở những bệnh nhân u hắc tố.
Kết luận:
Với phát hiện “các chốt kiểm soát miễn dịch” của Gs. Allison và Gs. Honjo đã mở ra một kỷ nguyên mới “điều trị miễn dịch trong ung thư” nhiều triển vọng, sẽ là tiền đề phát triển các chiến lược trị liệu miễn dịch mới.
Tuy giá thành điều trị vẫn còn cao, nhưng rõ ràng lần đầu tiên trong lịch sử điều trị ung thư có liệu pháp thân thiện với con người, kích thích và giúp các tế bào miễn dịch của cơ thể làm tốt nhiệm vụ của mình.
Tài liệu tham khảo
- Delves PJ, Martin SJ, Burton DR, & Roitt IM (2017) Essential immunology (John Wiley & Sons)
- Nguyễn Ngọc Lanh và cs . (2014) Miễn Dịch học - NXB Y học- trường Đại Học Y khoa Hà Nội.
- Nguyễn Hữu Hòa: (2018) “Liệu pháp miễn dịch trong điều trị Ung thư” https://pasteur.com.vn/bai-viet/lieu-phap-mien-dich-trong-ung-thu.
- Nguyễn Chấn Hùng, Phạm Xuân Dũng, Đặng Huy Quốc Thịnh (2018). "Ức chế chốt kiểm trong liệu pháp miễn dịch ung thư". Tạp chí ung thư học Việt Nam, 4:pp 1-5.
BSCK2 Trần Đình Thanh
Bệnh viện Hoàn Mỹ Sài Gòn