NHỮNG ĐIỀU BỆNH NHÂN CẦN BIẾT VỀ ĐIỀU TRỊ MIỄN DỊCH UNG THƯ
I. TỔNG QUAN:
Kể từ khi Cục Quản Lí Thực phẩm và Dược phẩm Hoa Kỳ FDA phê duyệt Ipilimumab vào năm 2011, chất ức chế điểm kiểm soát (ICIs) đã và đang trở thành lựa chọn điều trị cho nhiều loại bệnh ung thư tiến triển, bao gồm: ung thư hắc tố da, ung thư phổi, ung thư biểu mô tế bào vảy đầu cổ, ung thư gan,…. Các chất ức chế điểm kiểm soát này hoạt động thông qua việc kích hoạt hệ miễn dịch cơ thể chống lại tế bào ung thư. Điều trị chất ức chế điểm kiểm soát (hay còn gọi là điều trị miễn dịch) đã cải thiện đáng kể khả năng sống còn toàn bộ và trì hoãn sự tiến triển.
Tuy nhiên song song với những thành công đó, việc tăng cường hệ thống miễn dịch đã dẫn đến một loạt các độc tính viêm, được gọi là các biến cố bất lợi liên quan đến miễn dịch (irAE). Tỷ lệ được báo cáo của các biến cố bất lợi này qua các nghiên cứu dao động trong khoảng rất rộng, từ 15% đến 90% và có thể không giống nhau giữa các chất ức chế điểm kiểm soát. Các biến cố bất lợi nặng dẫn đến ngưng điều trị hoặc tử vong cũng có thể xảy ra nhưng thường rất thấp. Nhìn chung, hầu hết chúng ở mức độ nhẹ và có thể kiểm soát được nếu bệnh nhân được theo dõi chặt chẽ và điều trị thích hợp. Các biến cố bất lợi này thì khác với các biến cố bất lợi phổ biến của điều trị hóa trị và có 1 số đặc điểm sau:
1. Đa dạng:
Vì liên quan đến hệ miễn dịch nên hầu hết các cơ quan trong cơ thể đều có thể bị ảnh hưởng, chẳng hạn như da, ruột, gan, thận, nội tiết, và thậm chí cả hệ thống thần kinh trung ương. Các biểu hiện về da và biến cố đường tiêu hóa thường thấy nhất, với khoảng hơn 30% bệnh nhân được điều trị bằng liệu pháp miễn dịch bị độc tính ở da, chẳng hạn như phát ban và viêm niêm mạc. Trong khi đó, rối loạn tiêu hóa được báo cáo trong 30 % – 40 % bệnh nhân được điều trị bằng kháng thể kháng CTLA-4, chẳng hạn như tiêu chảy và viêm đại tràng. Các biến cố khác ít gặp hơn, bao gồm viêm thận, viêm tụy, các bệnh nội tiết và thần kinh,…
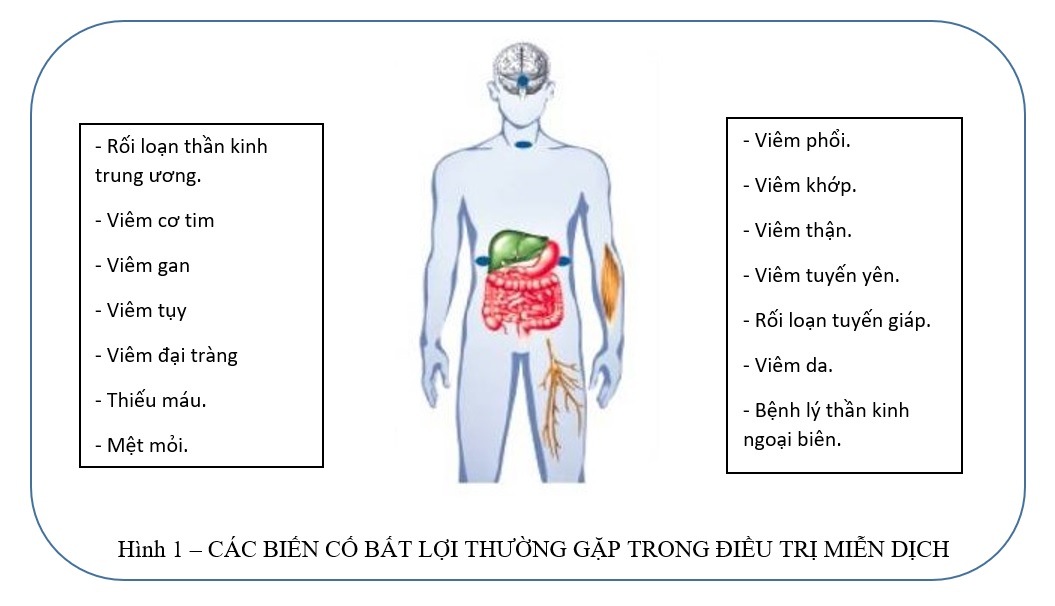
2. Khởi phát muộn:
Các tác dụng phụ về da thường xuất hiện sớm nhất trong 2 tuần đầu điều trị. Các tác dụng phụ về đường tiêu hóa thường xảy ra trong vòng 6 tuần kể từ khi bắt đầu trị liệu. Viêm gan có thể xảy ra từ tuần 1 đến tuần 49 sau điều trị miễn dịch, với thời gian trung bình là 5 tuần. Viêm phổi liên quan đến miễn dịch xuất hiện từ tuần 8 đến tuần 14 sau khi bắt đầu điều trị. Nhìn chung, tác dụng phụ có thể xảy ra bất kì thời điểm nào sau khi bắt đầu điều trị (Hình 2)
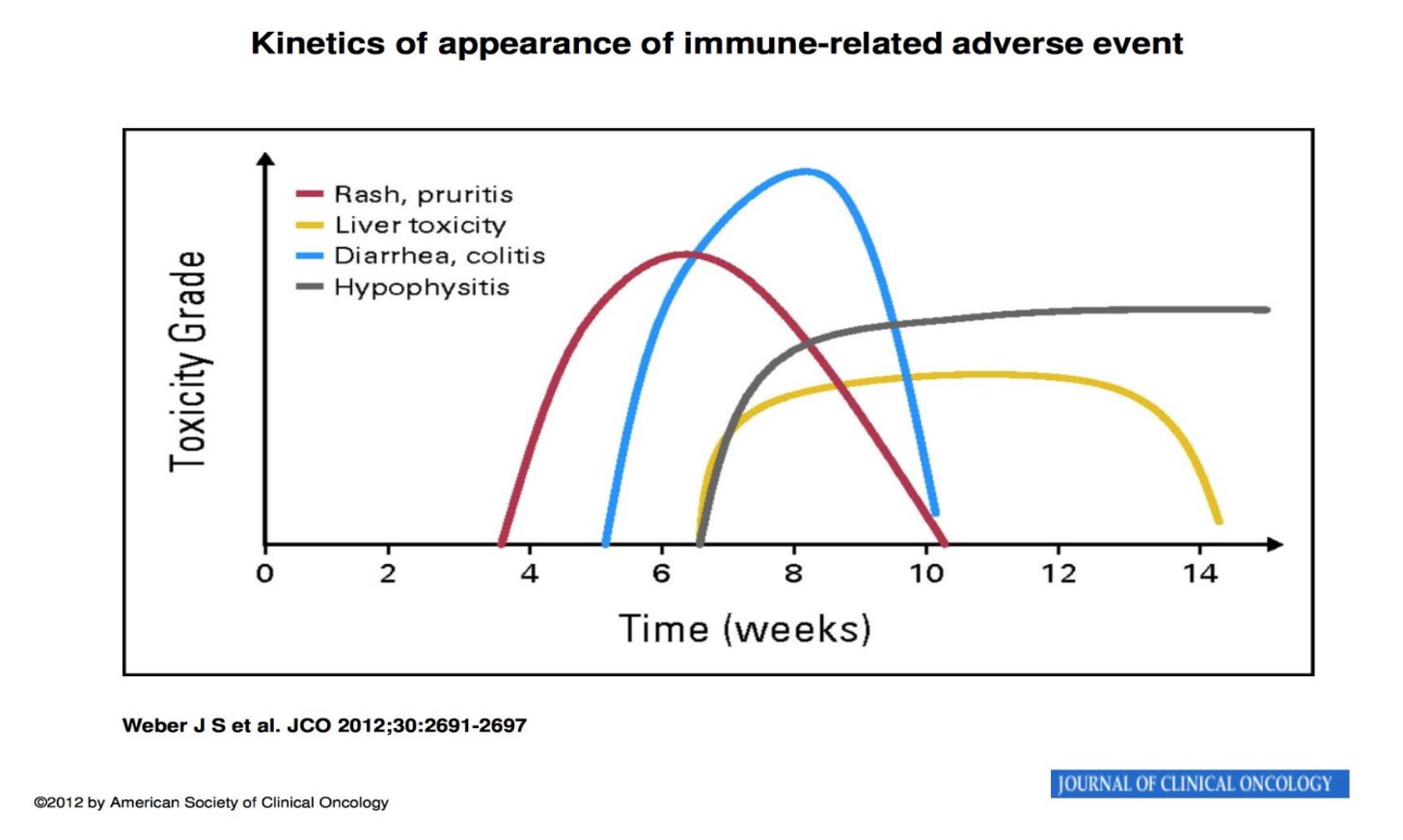
3. Khó dự đoán:
Theo các báo cáo lâm sàng, các biến cố bất lợi liên quan miễn dịch có thể xảy ra bất cứ lúc nào và ảnh hưởng lên nhiều cơ quan trong quá trình trị liệu, thậm chí dẫn đến tử vong. Vì thế, bệnh nhân cần tìm hiểu tự nhận biết các triệu chứng liên quan cũng như được chẩn đoán sớm và xử trí kịp thời.
Bên cạnh đó, các biến cố bất lợi liên quan miễn dịch cũng được xem xét như là yếu tố tiên lượng tốt ở những bệnh nhân điều trị miễn dịch. Thậm chí với các biến cố bất lợi nặng cần phải can thiệp corticosteroid, kết cục điều trị của bệnh nhân vẫn không bị ảnh hưởng. Vì dữ liệu hiện tại còn hạn chế, nên các nghiên cứu xa hơn về mối liên quan này cần được tìm hiểu thêm.
II. TRIỆU CHỨNG NGHI NGỜ BIẾN CỐ BẤT LỢI LIÊN QUAN MIỄN DỊCH:
- Thay đổi thói quen đi tiêu: so với ban đầu, đặc biệt là tiêu chảy ra nước, phân có máu hoặc chất nhầy, hoặc đau quặn bụng dữ dội, có thể là dấu hiệu của bệnh viêm đại tràng.
- Ho: có thể do nhiễm trùng đường hô hấp trên, nhưng đặc biệt nếu ho khan hoặc kèm theo khó thở, đau ngực, thì đó có thể là dấu hiệu của viêm phổi.
- Nhức đầu: có thể là dấu hiệu của di căn não, nhưng khi có biểu hiện mệt mỏi, các triệu chứng thị giác, buồn nôn và các triệu chứng khác, có thể là dấu hiệu của viêm tuyến yên.
- Buồn nôn: là một triệu chứng phổ biến đi kèm với một số liệu pháp điều trị ung thư khác. Buồn nôn kèm theo đau bụng / chướng bụng có thể là dấu hiệu của bệnh viêm tụy. Buồn nôn xảy ra khi truyền thuốc miễn dịch, kèm theo sốt / ớn lạnh, tăng huyết áp, hạ huyết áp, đổ mồ hôi, đau cơ, ho hoặc khó thở, có thể cho thấy phản ứng liên quan đến truyền dịch.
- Phát ban: rất phổ biến và có thể kèm theo ngứa, có thể là dấu hiệu của viêm da bóng nước hoặc bong da, một dấu hiệu của hội chứng Stevens-Johnson
- Mệt mỏi: là một triệu chứng rất phổ biến, thường đơn lẻ hoặc kết hợp với buồn nôn, thay đổi cân nặng, các triệu chứng không đặc hiệu khác, có thể nằm trong bệnh cảnh rối loạn chức năng tuyến giáp, viêm tuyến yên, hoặc hiếm gặp hơn là suy tuyến thượng thận.
- Đau cơ hoặc khớp: có thể là dấu hiệu của độc tính cơ xương. Đau cơ đơn thuần hoặc kèm theo mệt mỏi, đau ngực và khó thở có thể do độc tính tim, vì viêm cơ tim có thể xảy ra đồng thời với viêm cơ.
- Yếu cơ: có thể là dấu hiệu của độc tính hần kinh, chẳng hạn như hội chứng Guillain-Barré, hoặc, nếu kết hợp với thay đổi thị lực trong bệnh nhược cơ. Bệnh nhược cơ liên quan đến liệu pháp miễn dịch có thể liên quan đến viêm cơ và viêm cơ tim.
- Sút cân và buồn nôn: có thể do tiến triển của bệnh, nhưng cũng có thể là dấu hiệu độc tính gan hoặc độc tính nội tiết.
III. MỘT SỐ BIẾN CỐ BẤT LỢI THƯỜNG GẶP:
Nguyên tắc cơ bản: Tích cực theo dõi– Nhận biết sớm – Can thiệp kịp thời
1. Phản ứng liên quan truyền dịch:
-
- Hầu hết các phản ứng tiêm truyền liên quan đến điều trị miễn dịch điều ở mức độ nhẹ và thường kết hợp với sốt, ớn lạnh, nhức đầu hoặc buồn nôn. Phản ứng nghiêm trọng chỉ xảy ra ở 1% bệnh nhân.
- Gần như tất cả các phản ứng xảy ra trong 4 chu kỳ điều trị đầu tiên.
2. Độc tính trên da:
-
- Là biến cố bất lợi thường gặp nhất liên quan với điều trị miễn dịch. Tỉ lệ xuất hiện trên dưới khoảng ½ số bệnh nhân, dao động tùy loại thuốc miễn dịch. Tuy nhiên phần lớn chúng ở mức độ nhẹ và có thể quản lí được, biến cố nghiêm trọng chỉ khoảng 1 – 3% bệnh nhân.
- Độc tính trên da thường xuất hiện trong 2 chu kỳ đầu tiên.
- Phát ban dát sẩn, có hoặc không có ngứa kèm theo, là triệu chứng thường gặp nhất. Các tình trạng viêm da khác được báo cáo bao gồm mụn nước, lichen và các biểu hiện dạng vẩy nến, cũng như bóng nước viêm da.
- Điều trị trong trường hợp nặng bao gồm thuốc ức chế miễn dịch và ngưng sử chất ức chế điểm kiểm soát.
3. Độc tính đường tiêu hóa:
-
- Là biến cố bất lợi thường gặp thứ 2 sau độc tính da, chiếm khoảng 30 – 40 % bệnh nhân. Các biến cố nghiêm trọng có thể lên đến khoảng 10%.
- Thường khởi phát trong vòng 6 – 8 tuần sau khi bắt đầu điều trị.
- Biểu hiện gồm tiêu chảy và các triệu chứng của viêm đại tràng.
- Corticosteroid thường là thuốc điều trị đầu tiên đối với các biến cố đường tiêu hóa: trị khỏi các triệu chứng ở khoảng 40 – 60% bệnh nhân.
4. Độc tính gan:
-
- Độc tính gan liên quan đến miễn dịch ít xảy ra hơn so với tiêu chảy / viêm đại tràng, thường là nhẹ, nhưng cũng có thể nặng hoặc thậm chí tử vong trong một số trường hợp hiếm gặp.
- Thời gian khởi phát trung bình thường là 5 đến 6 tuần kể từ khi bắt đầu điều trị, nhưng cũng có thể xảy ra nhiều tháng sau đó.
- Tăng men gan không triêu chứng là biến cố thường gặp nhất.
- Corticosteroid là phương pháp điều trị phổ biến nhất trong hầu hết các nghiên cứu về độc tính gan liên quan miễn dịch.
5. Độc tính nội tiết:
-
- Bệnh tự miễn tuyến nội tiết liên quan miễn dịch dẫn đến rối loạn chức năng của tuyến giáp, tuyến yên, tuyến thượng thận và tuyến tụy. Các biểu hiện của rối loạn chức năng tuyến nội tiết bao gồm suy giáp, cường giáp, viêm tuyến yên, tiểu đường loại tuýp I và suy thượng thận nguyên phát.
- Tỉ lệ suy giáp dao động từ 3,8% - 13,2%, tùy đơn trị liệu hay phối hợp trị liệu.
- Tỉ lệ viêm tuyến yên < 6,4%.
- Độc tính nội tiết liên quan miễn dịch thường dẫn đến tổn thương cơ quan vĩnh viễn và thường cần bổ sung nội tiết tố suốt đời.
- Corticosteroid có thể giúp giảm nhẹ các triệu chứng của viêm cấp tính trong hầu hết bệnh cảnh viêm tuyến yên, viêm tuyến thượng thận, hoặc trong một số trường hợp, nhiễm độc giáp, ngoại trừ suy giáp và tiểu đường tuýp I.
6. Độc tính thận:
-
- Tỉ lệ xuất hiện từ 2% - 4,9%. Biến cố thận nghiêm trọng chỉ khoảng 0,6%.
- Khởi phát từ 3 – 8 tháng sau khi bắt đầu điều trị.
- Corticosteroid cải thiện chức năng thận đáng kể.
7. Độc tính mắt:
-
- Khô mắt và viêm màng bồ đào là các biến cố bất lợi về mắt thường gặp nhất, tỉ lệ từ 1 – 24 %.
- Corticosteroid vẫn là điều trị nền tảng.
8. Độc tính hệ thần kinh:
-
- Tỉ lệ độc tính thần kinh khoảng từ 3,8% (đối với đơn trị liệu) đến 12% (đối với điều trị phối hợp). Tỉ lệ biến cố nghiêm trọng < 1%.
- Khó chẩn đoán do các triệu chứng thường không đặc hiệu.
- Bao gồm: bệnh nhược cơ, hội chứng Guillain – Barré, bệnh lý thần kinh ngoại biên, viêm màng não vô khuẩn, viêm não, viêm tủy cắt ngang. Trong đó nhức đầu, bệnh não viêm màng não là thường gặp nhất.
- Corticosteroid thường được sử dụng như điều trị đầu tiên của các bệnh lý thần kinh.
9. Độc tính phổi:
-
- Viêm phổi liên quan miễn dịch có tỉ lệ xuất hiện dưới 5 %, trong đó viêm phổi mức độ nặng khoảng 1%. Không có sự khác biệt về xuất độ giữa các thuốc miễn dịch khác nhau.
- Thời điểm khởi phát được báo cáo khoảng 2,5 tháng sau điều trị.
- Triệu chứng gồm: ho, khó thở, nặng ngực
- Quản lí bệnh nhân viêm phổi mức độ nhẹ bao gồm giữ liều thuốc miễn dịch + corticosteroid đường uống. Đối với bệnh nhân nặng hơn, cần corticosteroid đường truyền hoặc thuốc ức chế miễn dịch (infliximab, cyclophosphamide).
IV. KẾT LUẬN:
Kể từ khi chứng minh được hiệu quả trong việc điều trị các bệnh lý ung thư tiến triển, điều trị miễn dịch càng ngày càng được mở rộng chỉ định liên tục. Song song với hiệu quả đã được báo cáo, các biến cố bất lợi liên quan miễn dịch cũng được ghi nhận qua các nghiên cứu thử nghiệm lâm sàng. Vì thuốc ảnh hưởng lên hệ miễn dịch nên các biến cố có thể liên quan đến bất kì cơ quan nào trong cơ thể. May mắn thay, phần lớn các biến cố đều chỉ ở mức độ nhẹ và có thể quản lí được. Biến cố mức độ nặng có thể dẫn đến ngưng điều trị, thậm chí tử vong thì hiếm gặp. Việc quản lí biến cố về cơ bản bao gồm theo dõi tích cực, nhận biết sớm và can thiêp kịp thời.
BS. Phạm Phú Đông